La investigadora Pilar Baldominos, quien actualmente se encuentra realizando sus estudios de doctorado por la Universitat Politècnica de València (UPV) en el Dana-Farber Cancer Institute de la Universidad de Harvard, ha desarrollado un estudio sobre los mecanismos de defensa que presentan algunas células tumorales para sobrevivir al sistema inmune y a la inmunoterapia en el tratamiento contra el cáncer.
Su trabajo, publicado en la revista Cell, recoge los resultados obtenidos gracias a la tecnología pionera PADMEseq, desarrollada por Baldominos durante su doctorado con una beca de Fundación "la Caixa".
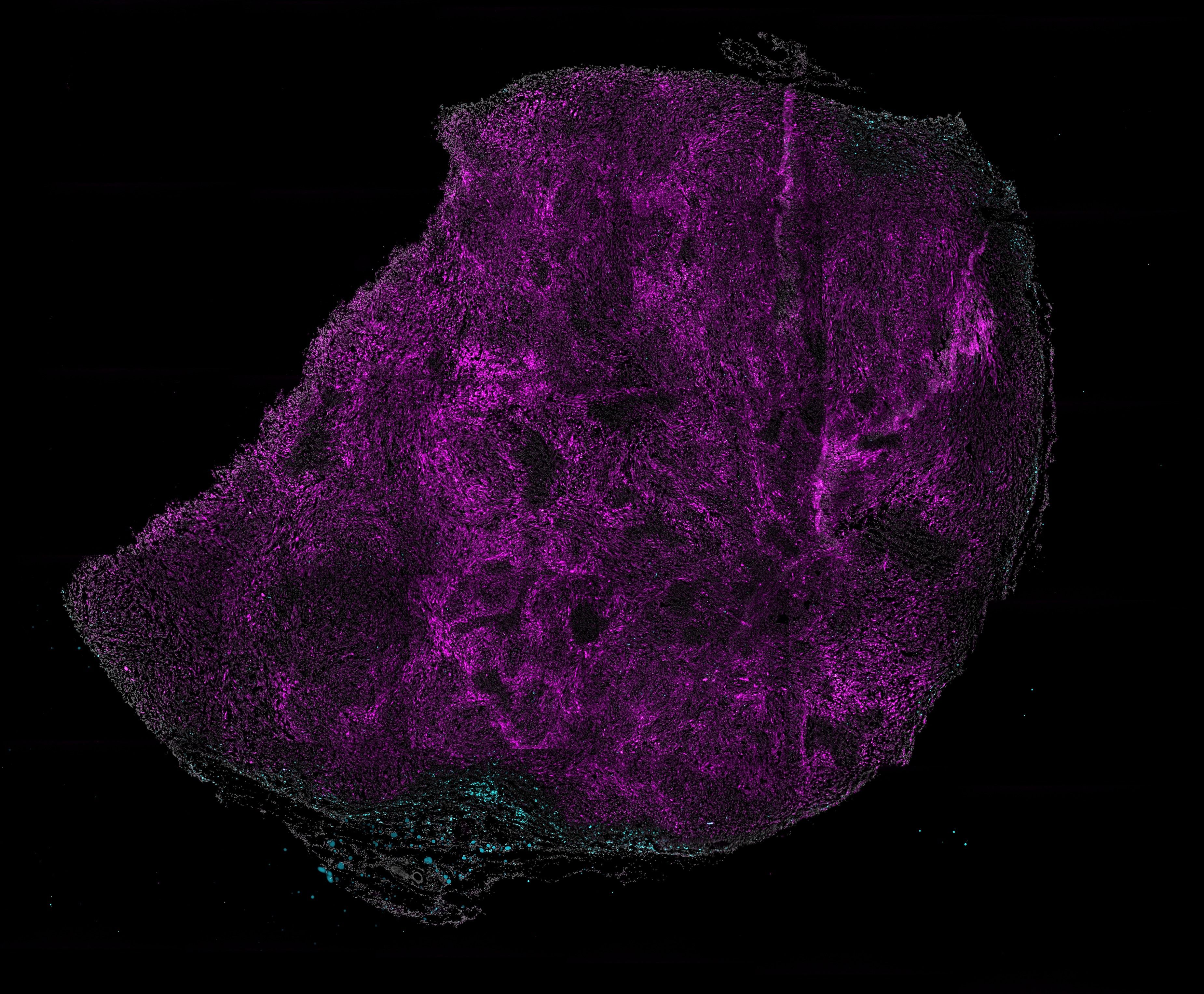
PADMEseq (Photoconversion of Areas to Determine Micro Environments) es una técnica que se combina con el uso de ratones JEDI (Just eGFP Death Inducer), desarrollados en el mismo laboratorio del Dana-Farber Cancer Institute, dirigido por la también española Judith Agudo Cantero. Tanto PADME como JEDI son nombres inspirados en la La guerra de las galaxias.
"En nuestro laboratorio, el cáncer es el lado oscuro y la ciencia es la fuerza", asegura Baldominos, haciendo referencia a la popular saga concebida por el cineasta George Lucas. Combinando PADME y JEDI, se consigue marcar bajo el microscopio las regiones donde se encuentran las células que el sistema inmune no es capaz de matar para compararlas con otras regiones tumorales.
"Hemos identificado una población de células en los tumores que son capaces de resistir a la inmunoterapia y que en principio parecen "dormidas" pero que tienen capacidad de generar un nuevo tumor. Gracias a nuestra técnica, sabemos que estas células resistentes están agrupadas en una especie de vecindarios hostiles y prácticamente impenetrables para las células del sistema inmune, que son las que en principio deberían matarlas. De hecho, las pocas que consiguen entrar son súper disfuncionales y juegan más a favor del tumor que en su contra", explica Baldominos.
Así, en su trabajo el equipo del Dana Farber Institute Cancer demuestra que dentro de un tumor hay pequeñas regiones en las que viven células tumorales con características muy concretas. Estas células se caracterizan por apenas dividirse y generar a su alrededor un ambiente hostil para el sistema inmune, lo que hace que, a pesar de los esfuerzos por revitalizarlo, la terapia siga fracasando y sobrevivan a ella.

La biotecnóloga Pilar Baldominos (centro), doctoranda de la UPV en en el Dana-Farber Cancer Institute de la Universidad de Harvard
El ratón Jedi, clave
"Estudiar las células que el Sistema inmune intenta matar, pero no puede es muy complejo, ya que necesitamos saber cuál es la diana que nuestros linfocitos están buscando y comprobar que las células tumorales que sobreviven la siguen teniendo y no la han perdido (algo que se conoce como immunoediting).
El ratón Jedi (Just eGFP Death Inducer) nos ha permitido observar este fenómeno por primera vez, ya que sus linfocitos están modificados para reconocer una proteína verde fluorescente que podemos introducir en las células tumorales.
Este modelo no solo nos permite que la interacción entre linfocito y célula tumoral sea totalmente controlada por nosotros, sino que además podremos aislar de manera inequívoca las células que siguen teniéndola y a pesar de ello no han sido eliminadas por el sistema immune", declara Baldominos.
Una vez identificados estos microvecindarios tumorales que provocan la resistencia a la terapia, el siguiente paso del equipo de investigadoras e investigadores fue estudiar qué células se encuentran en ellos y su estado (células del sistema inmune pueden actuar a favor o en contra del tumor). Y es para ello para lo que desarrollaron la tecnología PADMEseq.
"Usando un ratón cuyas células son capaces de cambiar de color verde fluorescente a rojo e como podemos marcar bajo el microscopio las regiones donde se encuentran estas células que el sistema inmune no es capaz de matar y compararlas con otras regiones tumorales. De esta forma podemos conseguir una resolución súper precisa. Todo esto nos ha desvelado que las microrregiones de resistencia tienen una menor densidad de células del sistema inmune y las que entran tienen un carácter protumoral, lo que imposibilita la correcta activación del sistema inmune y explica la resistencia a la terapia", añade Baldominos.
Estos descubrimientos podrían ayudar a seleccionar mejor qué pacientes responden mejor a la inmunoterapia y sirven para seguir mejorando las terapias actuales. "Entender quiénes son los vecinos de estas células nos ayuda a saber por qué la terapia fracasa y abre nuevas vías a estudiar como poder revertirlo", concluye Baldominos.
La inmunoterapia consiste en revitalizar al sistema inmune para que ataque y elimine a un tumor. Este tratamiento supuso una revolución para ciertos tumores y fue nombrada el descubrimiento del año por la revista Science en 2013 y galardonado con el premio Nobel de medicina en 2018. Recientemente ha sido aprobada como primera línea de tratamiento en tumores de mama triple negativos aumentando su esperanza de vida. Sin embargo, solo un 20% de las pacientes responden al tratamiento de manera permanente.
"En nuestro artículo estudiamos cómo son y cómo se comportan las células cancerígenas que son capaces de resistir el ataque del sistema inmune. Este sería el primer paso para poder entender por qué la inmunoterapia podría fracasar en algunos pacientes y poder así pensar en futuras alternativas que puedan mejorarla", apunta Pilar Baldominos.
Pilar Baldominos Flores nació en Alcalá de Henares (Madrid) en 1993 y ha residido la mayor parte de su vida en Valencia. Graduada en la Universitat Politècnica de València (UPV) en 2015, realizó su trabajo final de grado en el servicio de hematología del Hospital Universitario y Politécnico La Fe. Durante este periodo participó en diferentes proyectos, realizó una estancia Erasmus + en la Universidad de Cambridge (UK) y fue miembro del equipo UPV iGEM 2015, galardonado con medalla de oro en dicha competición.
Posteriormente, cursó el Master en Inmunología Avanzada de la Universitat de Barcelona (UB). Una vez finalizado se unió al laboratorio de Fyodor Kondrashov, primero en el Centro de Regulación Genómica (CRG) en Barcelona y más tarde en el Institute of Science and Technology (IST) en Austria.
Actualmente está realizando sus estudios doctorales por la Universitat Politècnica de València, en el laboratorio de Judith Agudo, en el Dana-Farber Cancer Institute de la Universidad de Harvard, en Boston, investigando los mecanismos de escape que utiliza el tumor para sobrevivir al sistema inmune y que pueden dar lugar a nuevas dianas terapéuticas.